Статьи
Опубликовано в журнале:
«Пульмонология / Приложение Consilium Medicum», 2009, с. 45-48
Н.А.Арефьева1, Е.Е.Савельева21Башкирский государственный медицинский университет, Уфа; 2Российский НПЦаудиологии и слухопротезирования, Москва
- Нарушение функции слуховой трубы достаточно распространенное заболевание, сопровождающее, как правило, острые респираторные вирусные инфекции, острые риниты и синуситы и приводящее к возникновению кондуктивной тугоухости и к развитию секреторного отита [1, 2].
- Целью лечения экссудативного среднего отита является восстановление функции слуховой трубы и уменьшение секреторной активности слизистой оболочки среднего уха.
- Несмотря на значительный рост выявляемости заболевания, адекватное лечение проводится поздно [3].
По данным С.И.Овчаренко [4], в ответ на воздействие повреждающего инфекционного и неинфекционного агента первой реакцией слизистой оболочки является развитие воспалительной реакции с гиперсекрецией слизи. Секретообразующие элементы воспаленной слизистой оболочки начинают продуцировать вязкую слизь, и изменяется ее химический состав.
Это в свою очередь приводит к увеличению фракции геля, его преобладанию над золем и, соответственно, к повышению вязкостноэластических свойств секрета.
Изменение свойств секрета сопровождается существенными качественными изменениями его состава: снижением содержания секреторного IgA, интерферона, лактоферрина, лизоцима основных компонентов местного иммунитета, обладающих противовирусной и противомикробной активностью.
Густой и вязкий секрет со сниженным бактерицидным потенциалом — хорошая питательная среда для различных микроорганизмов (вирусов, бактерий, грибов). Повышение вязкости, замедление продвижения секрета способствуют фиксации, колонизации и более глубокому проникновению микроорганизмов в толщу слизистой оболочки. Это приводит к усугублению воспалительного процесса и нарастанию обструкции [4].
Таким образом, изложенные обстоятельства подчеркивают необходимость применения препаратов, улучшающих или облегчающих отделение патологически измененного секрета, предотвращающих мукостаз, улучшающих мукоцилиарный клиренс.
Это достигается в значительной степени благодаря применению муколитических (мукорегуляторных) препаратов [5].
В широкой терапевтической практике с успехом используются различные лекарственные средства, наиболее распространенными являются три группы препаратов: амброксол и его производные; карбоцистеин и его производные; ацетил-цистеин и его производные [4].
В последнее время арсенал лекарственных средств пополнился новым препаратом, производным фенспирида — Эреспалом.
Несмотря на то, что препарат не обладает непосредственным муколитическим и отхаркивающим действием, его можно опосредованно отнести к мукорегуляторам благодаря его противовоспалительным свойствам [4].
Эреспал, воздействуя на ключевые звенья воспалительного процесса и обладая высоким тропизмом в отношении дыхательных путей, уменьшает отек слизистой оболочки и гиперсекрецию. Кроме этого, он достоверно увеличивает скорость мукоцилиарного транспорта.
Целью исследования явилось изучение эффективности препарата — фенспирида гидрохлорид (Эреспала) — на течение экссудативного среднего отита.
Группу исследования (47 человек) составили больные экссудативным средним отитом.
В группу контроля были включены пациенты с функциональной дисфункцией слуховой трубы вследствие воспалительных заболеваний носа и носоглотки или вазомоторной дисфункцией аллергической природы.
Пациенты с механическим нарушением проходимости слуховой трубы за счет гиперплазии трубной или глоточной миндалин, Рубцовых изменений и др. в группу наблюдений не включали. Возраст пациентов был от 18 до 54 лет.
Методы исследования: клинический осмотр ЛОР-органов с отомикроскопией барабанной перепонки и эндоскопией глоточного устья слуховой трубы, акуметрия, тональная пороговая аудиометрия, акустическая импедансометрия, дополнительные нагрузочные пробы с исследованием вентиляционной функции слуховой трубы (тест функции слуховой трубы (ETF1) анализатора среднего уха ZODIAC 901(Madsen Electronics)).
Методы лечения: соответственно проводимому лечению пациенты разделены на две группы: группа 1-29 больных экссудативным средним отитом, которым наряду с традиционным лечением в комплексное лечение включали фенспирид (Эреспал). Фенспирид назначали по 1 таблетке (80 мг) 3 раза в день в течение 10 дней.
Группа 2 — контроль (18 человек), больным проводили традиционную терапию экссудативного отита (применение десенсибилизирующих, противоотечных, сосудосуживающих средств, местных лечебных процедур, ирригационная терапия носоглотки и тубарного устья, продувание слуховых труб при отсутствии противопоказаний, физиотерапия). Лечение осуществляли до получения положительного клинического результата.
Результаты и обсуждение. У всех больных до начала лечения имелись жалобы на заложенность уха, чувство полноты в ухе, снижение слуха, 17 (36%) пациентов предъявляли жалобы на затруднение носового дыхания и выделения из носа, 23 (49%) пациента — на шум в ушах, 8 (17%) пациентов — на явление аутофонии и чувство переливания жидкости.
Отоскопическая картина у всех пациентов отличалась полиморфностью, встречались: втянутость и мутность барабанной перепонки, отсутствие светового конуса, различный цвет барабанной перепонки (розовый, синюшный, желтоватый), инъецированность сосудов по ходу рукоятки молоточка, выбухание или втянутость барабанной перепонки.
Данные тональной пороговой аудиометрии указывали на нарушение слуха кондуктивного типа (в пределах 30-40 дБ).
У 11 (23%) пациентов при тимпанометрии выявлены кривые типа «С» с отклонением пика в сторону отрицательного давления (до -200 daPa и более, отражающие нарушение вентиляционной функции слуховой трубы). Однако у 36 (77%) пациентов при наличии экссудата в барабанной полости встречались уплощенные горизонтальные кривые типа «В», акустический рефлекс при этом не регистрировался.
- После лечения результат оценивали как хороший, удовлетворительный и неудовлетворительный.
- «Хорошим» результатом считали полное восстановление проходимости слуховой трубы и нормализацию слуха, по данным акуметрии, а также восстановление нормальных порогов слуха, по данным аудиометрии, изменение тимпанограммы на тип «А» и отсутствие рецидивов отита в течение 1 года наблюдения.
- «Удовлетворительным» результатом считали значительное улучшение слуховой функции и улучшение проходимости слуховой трубы, что сопровождалось улучшением порогов слуха на 10 дБ и более и некоторой положительной динамикой, по данным импедансометрии.
- «Неудовлетворительным» результат считали при отсутствии положительной динамики и необходимости дальнейшего хирургического вмешательства (тимпаностомия).
Полученные результаты представлены на рис. 1.
Рис. 1. Результаты применения фенспирида при воспалительной дисфункции слуховой трубы.
Таким образом, в группе пациентов, у которых наряду с традиционными методами лечения применяли фенспирид, процент «хороших» и «удовлетворительных» результатов был выше.
Мы провели сравнительный анализ характера инволюции субъективных жалоб пациентов в виде заложенности, ощущения шума и дискомфорта в ухе.
Эти ощущения оценивались по 6-балльной шкале: 0 — полное отсутствие ощущений; 1 — легкая «заложенность» уха; 2 — умеренная «заложенность» уха; 3 — «заложенность» + шум в ухе; 4 -ощущение «оглушенности»; 5 — выраженное ощущение «оглушенности»; 6 — выраженное ощущение «оглушенности» и периодическая боль в ухе.
Данные анализа субъективных жалоб больных приведены на рис. 2.
Рис. 2. Субъективные ощущения больных при разных методах лечения экссудативного среднего отита.
Как видно из рис. 2, применение фенспирида в лечении экссудативного среднего отита устраняет неприятные субъективные ощущения к 9-му дню лечения, а в группе контроля — после 10-го дня.
При анализе результатов объективной оценки функции слуховой трубы, по данным тимпанометрии, критерием нормализации состояния вентиляционной функции слуховой трубы служила последовательная смена типов тимпанограммы от типа «В» к типу «С» с выравниванием до типа «А» (рис. 3).
Рис. 3. Различные типы тимпанограмм, зарегистрированные у пациентов в период лечения экссудативного отита: В — до лечения (наличие экссудата); С — в период лечения (отрицательное давление); А — выздоровление (норма).
Кроме того, использованы дополнительные нагрузочные пробы с исследованием вентиляционной функции слуховой трубы. Дополнительные возможности анализатора состояния среднего уха ZODIAC 901(Madsen Electronics)-тecт функции слуховой трубы (ETF1) для неповрежденной барабанной перепонки, позволяли оценить восстановление вентиляционной функции слуховой трубы.
Таким образом, критерием восстановления функции слуховой трубы являлось отсутствие субъективных жалоб пациентов, а также нормализация показателей импедансометрии и дополнительных тестов функции Евстахиевой трубы.
Надо отметить, что нормализацию показателей импедансометрии наблюдали в сроки от 2 до 4-5 нед, причем в исследуемой группе на 4-5 дней раньше, чем в контрольной группе.
Функция слуховой трубы также имела лучшую тенденцию к восстановлению в группе больных, получавших комплексное лечение в сочетании с фенспиридом.
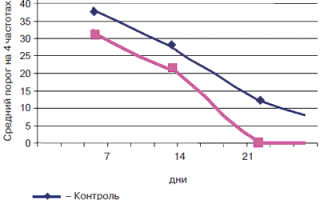
При анализе данных тональной пороговой аудиометрии, оценивали средний порог проведения звуков по воздуху на 4 речевых частотах: 0,5 кГц; 1 кГц; 2 кГц и 4 кГц.
При первичном обращении у всех пациентов наблюдали звукопроводящий тип тугоухости, средний порог воздушнопроведенных звуков на 4 частотах составил 38,6±6,ЗдБ. Всем пациентам на 7,14 и 21-й дни проводили повторное сурдологическое обследование.
Восстановление слуха в зависимости от метода лечения представлено на рис. 5.
Рис. 4. Тест функции слуховой трубы-ETFI. График нормальной функции Евстахиевой трубы (тимпанограмма до и после пробы Вальсальве).
Рис. 5. Результаты тональной пороговой аудиометрии пациентов при различных методах лечения.
По данным аудиометрии, восстановление функции слуха в группе пациентов, получавших в комплексной терапии фенспирид, происходило быстрее (к 21-му дню), чем в контрольной группе.
Таким образом, клиническое наблюдение и сопоставление результатов лечения свидетельствовали о хорошем противовоспалительном эффекте выбранного препарата.
При использовании фенспирида в комплексном лечении экссудативного среднего отита отмечены субъективные и объективные отличия от группы контроля. В группе с фенспиридом улучшение отоскопической картины происходило быстрее, в среднем к 6-му дню.
В группе контроля эти сроки были более продолжительны, а именно: положительная динамика к 8-9-му дню. Экссудация в барабанной полости по данным импедансометрии уменьшалась в группе наблюдения к 5-7-му дню, в группе контроля к 7-10-му дню.
Данные аудиометрии и импедансометрии также свидетельствовали о более быстром восстановлении функции среднего уха в группе наблюдения в сравнении с группой контроля (на 2-4 дня).
Таким образом, проведенное исследование свидетельствует о хорошем противовоспалительном эффекте препарата Эреспал, который опосредуется уменьшением отека слизистой оболочки носа и слуховой трубы, уменьшением экссудации слизистых оболочек носа и среднего уха, восстановлением проходимости слуховой трубы. Полученные результаты сопоставления группы наблюдения и группы контроля подтверждаются субъективной оценкой больных и данными дополнительных методов исследования.
Однако необходимо помнить, что у больных с рецидивирующим течением экссудативного отита и наличием экссудата более 3—4 мес развиваются необратимые изменения среднего уха, приводящие к стойкой тугоухости. В связи с чем использование различных методов хирургического лечения экссудативного отита в случае неудовлетворительных результатов консервативной терапии является целесообразным.
Включение в комплексную терапию мукорегуляторных препаратов, уменьшающих отек и гиперсекрецию слизи, повышает эффективность консервативной терапии экссудативного отита.
ЛИТЕРАТУРА 1. Особенности клинической характеристики детей с экссудативным средним отитом, протекающим с рецидивами и без рецидивов. В.В. Володъкина, Н.А. Милешина. Сб. тр. «Современные проблемы физиологии и патологии слуха». Материалы 6-го Международного симпозиума и 2-го Национального конгресса аудиологов.М,2007;с.70-1. 2.
Клиническая эффективность применения препарата ИРС-19 при лечении острых евстахеитов. Г.Н. Никифорова, В.М. Свистушкин, А.Ю. Овчинников. Сб. тр. «Проблемы и возможности микрохирургииухао.- Материалы Российской научно-практической конференции оториноларингологов. Оренбург, 2002; с. 216-7. 3.
Опыт диагностики и лечения экссудативного среднего отита у детей. НАМилешина, ВВВолодъкина: Сб. тр. «Проблемы и возможности микрохирургии уха». Материалы Российской научно-практической конференции оториноларингологов. Оренбург, 2002; с. 210-2. 4. Овчаренко С.И.
Муколитические (мукорегуляторные) препараты влечении хронической обструктивной болезни легких. Рос. мед. журн. 2002; 10 (4).
5. Синопалъников А.Н., Клячкина И.Л. Место муколитических препаратов в комплексной терапии болезней органов дыхания. Рос мед. вести. 1997; 2 (4): 9-18.
Дисфункция евстахиевой трубы
Евстахиева труба представляет собой трубу, через которую среднее ухо сообщается с носоглоткой. Она имеет два отверстия, одно из которых сообщается с глоткой, а второе со средним ухом. Наиболее важная роль евстахиевой трубы — обеспечение защиты органов слуха от бактериальных или вирусных агентов.
Название происходит от итальянского врача Эвстахио, который открыл её в 16-ом веке.
Пространство среднего уха наполнено воздухом и является областью органа слуха, которая блокируется окружающей средой, за исключением трубки длиной около 3 см, называемой евстахиевой трубкой и выходит на заднюю часть носа (носоглотки). Если евстахиевый «клапан» не открывается нормально, то пространство среднего уха изолировано и это может вызвать различные симптомы.
Когда евстахиева труба функционирует нормально, то всякий раз, когда вы глотаете, зеваете, дуете через нос, ваше ухо будет «открываться». Это происходит потому, что евстахиевая труба временно открыта, позволяя воздуху проходить через среднее ухо от задней части носа, которое открыто для окружающей среды.
Когда это происходит, то звучит резкий и отрывистый звук разблокирования (например, когда вы находитесь в автомобиле, который движется с высокой горы вниз). Зевание или глотание вызывает сокращение мышц шеи, и как следствие, приоткрывание отверстия трубы.
Без существования евстахиевой трубы была бы невозможна циркуляция воздуха в среднем ухе, которое, в свою очередь, было бы изолировано от атмосферы.
В результате это приведет к разности давлений и разрушению барабанных перепонок ( Перфорация барабанной перепонки ).
У некоторых людей есть возможность произвольно сжимать эти мышцы, например те люди, которые могут шевелить ушами. Когда это происходит, свой голос слышится громче.
Непроизвольное открытие трубы считается большим преимуществом в ситуациях, которые вызывают внезапные изменения давления, например, на воздушных рейсах или в высоких зданиях. Дополнительная регулировка давления выполняется при небольшом открытии челюсти.
Также труба открывается, когда кто-то закрывает рот и нос и пытается выдохнуть. В этом случае открытие обычно звучит как тихий звук и создает ощущение, что воздух проходит через евстахиеву трубку.
Почему иногда я чувствую, что моё ухо кажется тяжёлым?
Многие пациенты имеют аналогичную жалобу и описывают ее как «тяжелое ухо», чувство давления в ушах, ощущение душного уха.
В таких случаях нужно проверить, нет ли у пациента серных пробок или других факторов, которые могут вызывать чувство тяжелого уха или ощущение жидкости в ухе. Большинство из этих симптомов возникает из-за невозможности легко выравнивать давление в ушах (или дисфункцию евстахиевой трубы) или наличия какого-либо препятствия к евстахиевом клапане.
Почему создается ощущение наполненности ушей (и если дело достаточно серьезное, даже постоянную боль в ухе)?
Потому что существует разность давлений между давлением воздуха внутри барабанной перепонки и внешним давлением. Когда происходит разность давлений, барабанная перепонка либо набухает наружу (положительное давление), либовнутрь (отрицательное давление).
Барабанная перепонка набухает внутрь — когда внешнее давление больше, чем давление в пространстве среднего уха (то есть, например, когда самолет садится или вы погружаетесь глубоко под воду).
Набухание барабанной перепонки заставляет человека чувствовать давление в ухе.
Если евстахиева трубка работает правильно, то после возвращения на нормальные уровни барабанная перепонка перемещается в нейтральное положение и давление на уши спадает.
Наружу — когда внешнее давление меньше давления в пространстве среднего уха (то есть, например, при взлете самолета или при движении по высокой горе). Эта ситуация обратная тому, что мы упоминали выше. Отек барабанной перепонки вызывает ощущение засоренного, забитого уха.
Если разница давлений нормализуется, барабанная перепонка возвращается в нормальное положение.
Если разность давлений является серьезной, то барабанная перепонка может раздуться до опасной степени и, в конечном счете, разорваться (состояние, известное как прокол барабанной перепонки).
У лиц, страдающих от отрицательного давления, повышается риск образования жидкости в среднем ухе, что может привести к инфекции среднего уха (отит среднего уха) и потере слуха.
Что может привести к дисфункции евстахиевой трубы?
Очень часто существует механическая причина дисфункции евстахиевой трубы, главным образом в носу, из-за крупных аденовирусных микробов (гвоздики).
В редких случаях это может быть даже доброкачественная или злокачественная опухоль носоглотки.
Поэтому у пациентов с персистирующей дисфункцией евстахиевой трубы базовое обследование — на наличие носовых и глоточных внутричерепных раковых образований.
Благодаря интроспекции мы можем оценить эти проблемы. Очень часто евстахиева труба не открывается должным образом из-за воспалительных процессов (хронический синусит), специфической аллергии (аллергический ринит), что приводит к стойкому воспалению и отеку. Это условие известно как дефект евстахиевой трубы.
У некоторых пациентов евстахиева труба врожденно располагает гораздо ближе, чем у нормальных людей. В основном это связано с генетическими причинами или давлением, которое оказывается на голову ребенка при рождении. Результатом является накопление большого количества слизи в среднем ухе, что может вызвать потерю слуха в некоторой степени. Это состояние называется секреторный отит ( Link ).
Если евстахиева труба остается открытой, как предотвратить дисфункцию евстахиевой трубы?
Зияние евстахиевой трубы — это название, данное редкому физическому расстройству, в котором евстахиева труба остается открытой (ее нормальное состояние — закрыта). Эта ситуация вызывает проблемы.
Результатом этого нарушения является вибрация барабана во время дыхания, речи, глотания, сердцебиения. Создается эхо, схожее с тем, когда вы наденете ведро на голову.
Пациенты с постоянно открытой евстахиевой трубкой страдают от этих симптомов всю свою жизнь, и, к сожалению, сегодня нет лекарств, которые хорошо помогают от дисфункции евстахиевой трубки. Единственным решением в нынешнюю эпоху является минимальное инвазивное эндоскопическое размещение крошечного трансплантата (хряща) в евстахиевой трубке для улучшения ее функционирования.
Лечение:
Лечение всегда зависит от причин, которые послужили развитию патологии. Если проблема связана с гипертрофией аденоидов ( аденоиды ), лечение, как правило , хирургическое — аденотомия.
Если проблема происходит из-за дисфункции евстахиевой трубы, при лечении следует применять стероиды и антигистаминные назальные препараты-спреи в течение примерно 3-4 недель. На протяжении всего периода лечения вы должны пытаться делать сильные выдохи с закрытым носом и ртом (15-20 раз в день) , а также сразу же после использования назального спрея. Зевота и глотание не очень помогают.
Почему у себя в ухе я слышу скрип или шум?
Серная пробка( Ссылка ) или даже кусок волоса могут находиться в верхней части барабана, когда барабанная перепонка вибрирует, это может вызвать трение или шум. Лечение на ранней стадии включает в себя удаление инородного тела за пределами слухового канала.
Дисфункция евстахиевой трубы может также вызвать скрип или шум. Евстахиева труба поизводит слизь. Иногда поверхность может стать липкой от воспаления и, таким образом, любое движение может вызвать скрип или шум.
Лечение в данном случае включают в себя стероидные назальные спреи, период терапии — около 6 недель.
Дисфункция евстахиевой трубки или височно-нижнечелюстной синдром, могут вызывать шумы, которые, по-видимому, исходят из уха. Височно-нижнечелюстной сустав находится прямо перед ухом и может противостоять внешнему шуму и вызывать эхо в ухе.
Последней возможной причиной шума являются мышечные спазмы, расположенных в ухе структур (мышца стремени или напряженная барабанная мышца). Обычно шум описывается как «щелчок» и не является ритмичным.
Повторяется случайным образом примерно 1-2 раза в секунду. Это расстройство похоже на подергивание глаз (блефароспазм), которое возникает у некоторых людей. К сожалению, единственное лечение в этом случае — операция.
Современные методы лечения дисфункции евстахиевой трубы:
Довольно молодой метод лечения называется эндоскопической дилатацией евстахиевого баллона для лечения дисфункции евстахиевой трубы.
В сущности, при эндоскопическом методе находят вход в евстахиевой трубе и вставляют туда специальный воздушный шар, который затем надувают.
Тем самым расширяя евстахиеву трубу, что приводит к нормальному ее функционированию. После воздушный шарик сдувают и удаляют.
Другие причины полноты в ухе:
- Кохлеоневрит.
- Болезнь Меньера.
- Внезапная потеря слуха ( острая тугоухость )
- Серная пробка.
- Серозный средний отит.
- Большая перфорация барабанной мембраны.
- Синдром дисфункции суставов.
- Невринома слухового нерва.
- Тяжелый ларингоглоточной рефлюкс.
Прежде всего, нужно отметить, что подобные симптомы могут быть вызваны различными заболеваниями, поэтому каждый пациент с симптомами полноты в ухе и потерей слуха должен пройти полное обследование у ЛОРА (история, эндоскопия, аудиограмма, тимпанограмма). Это необходимо для постановки правильного диагноза и определения адекватного лечения. У некоторых пациентов может быть использована ABR и / или даже магнитно-резонансная томография головного мозга.
Евстахиит
Евстахиит — воспалительное поражение слуховой трубы, приводящее к ухудшению вентиляции барабанной полости с развитием катарального среднего отита. Евстахиит проявляется заложенностью в ухе, ощущением переливающейся в нем жидкости, понижением слуха, шумом в ухе, аутофонией. Симптомы могут носить односторонний и двусторонний характер. Подтверждение диагноза евстахиита осуществляется при помощи комплексного обследования, включающего отоскопию, исследование слуха, манометрию слуховой трубы и определение ее проходимости, акустическую импедансометрию, риноскопию, бакпосев мазка из зева. Лечение евстахиита проводится сосудосуживающими назальными каплями, антигистаминными средствами, введением препаратов непосредственно в полость среднего уха и слуховую трубу, методами физиотерапии.
Слуховая (евстахиева) труба соединяет барабанную полость среднего уха с носоглоткой.
Она выполняет функцию канала, по которому происходит уравновешивание давления внутри барабанной полости в соответствии с внешним атмосферным давлением.
Нормальное давление в барабанной полости является необходимым условием для функционирования звукопроводящего аппарата среднего уха: барабанной перепонки и цепочки слуховых косточек.
Ширина слуховой трубы составляет около 2 мм. При таком небольшом диаметре даже незначительный отек стенок слуховой трубы в результате воспаления приводит к нарушению ее проходимости с развитием евстахиита.
В следствии этого воздух из глотки перестает поступать в полость среднего уха и там развивается катаральное воспаление. Из-за сочетанного воспалительного поражения слуховой трубы и среднего уха евстахиит также называют тубоотитом, туботимпанитом, сальпингоотитом.
По характеру течения выделяют острый и хронический евстахиит.
Евстахиит
Причиной острого евстахиита является распространение инфекции из носоглотки и верхних дыхательных путей на глоточное устье и слизистую оболочку слуховой трубы.
Это может наблюдаться при ОРВИ, гриппе, ангине, остром фарингите и рините, скарлатине, инфекционном мононуклеозе, кори, коклюше. Инфекционными агентами евстахиита при этом чаще всего бывают вирусы, стафило- и стрептококки, у детей — пневмококки.
В редких случаях евстахиит может быть обусловлен грибковой инфекцией или специфической микрофлорой (возбудители туберкулеза, сифилиса, хламидиоза).
Возникновение острого евстахиита бывает связано с отеком слуховой трубы вследствие аллергического заболевания (аллергический ринит, поллиноз). Развитием острого евстахиита может осложниться тампонада носа, проводимая для остановки носового кровотечения.
Хронический евстахиит развивается на фоне хронических воспалительных процессов в носоглотке: тонзиллита, аденоидов, хронического ринита и синусита.
Его причиной могут быть заболевания, при которых нарушается нормальная циркуляция воздуха по воздухоносным путям: искривления носовой перегородки, доброкачественные опухоли полости носа и новообразования глотки, атрезия хоан, гипертрофические изменения нижних носовых раковин.
В отдельную и достаточно редко встречающуюся форму евстахиита отоларингология относит дисфункцию слуховой трубы при резких изменениях атмосферного давления.
Быстрое понижение или повышение внешнего давления не успевает передаться по слуховой трубе в барабанную полость.
В результате возникающего перепада давлений происходит сдавление устья евстахиевой трубы и травматизация структур среднего уха с развитием аэроотита.
Полное или частичное нарушение проходимости слуховой трубы при евстахиите приводит к пониженному поступлению воздуха в барабанную полость или к полному прекращению ее вентиляции.
При этом воздух, остающийся в барабанной полости, постепенно всасывается, давление в ней понижается, что проявляется втягиванием барабанной перепонки.
Пониженное давление приводит к выпотеванию в барабанную полость транссудата, содержащего белок и фибрин, а в более поздних стадиях лимфоциты и нейтрофилы — клетки, участвующие в воспалительных реакциях. Развивается катаральная форма среднего отита.
Обусловленное евстахиитом длительно существующее нарушение вентиляции барабанной полости, особенно у лиц с ослабленным иммунитетом, способно вызвать переход катарального воспаления в гнойное, а также развитие спаечного процесса с возникновением адгезивного среднего отита.
Характерными проявлениями евстахиита являются заложенность уха, снижение слуха, тяжесть в голове, шум в ухе и аутофония — ощущение резонанса своего голоса в ухе. Многие пациенты с евстахиитом при поворотах и наклонах головой отмечают чувство переливающейся в ухе жидкости.
В некоторых случаях у пациентов с евстахиитом после проглатывания слюны или зевания происходит улучшение слуха, обусловленное расширением просвета слуховой трубы за счет сокращения соответствующих мышц.
Указанные симптомы евстахиита могут наблюдаться только в одном ухе или носить двусторонний характер.
Боль в ухе, как правило, наблюдается при евстахиите, обусловленном перепадом давления атмосферного воздуха. Для него также характерно чувство распирания и давления в ухе. Изменения общего состояния пациента при евстахиите не происходит, температура тела остается нормальной. Подъем температуры и появление общих симптомов на фоне евстахиита свидетельствуют о развитии гнойного отита.
Симптомы острого евстахиита нередко возникают на фоне респираторной инфекции или в стадии выздоровления после нее. При наличие в носоглотке очага хронической инфекции, опухоли, анатомических изменений, усугубляющих нарушения вентиляции слуховой трубы, острый евстахиит принимает затяжное течение и может перейти в хронический.
Хронический евстахиит характеризуется периодически возникающими обострениями с выраженной симптоматикой острого евстахиита и периодами ремиссии, в которые может сохраняться небольшой шум в ухе и пониженный слух.
С течением времени развивается стойкое уменьшение диаметра слуховой трубы и слипание ее стенок, что приводит к постоянному характеру симптомов евстахиита.
Евстахиит диагностируется отоларингологом на основании жалоб пациента, данных анамнеза (возникновение заболевания после или в период респираторной инфекции, на фоне нарушенного носового дыхания) и дополнительных исследований. В диагностике евстахиита применяется отоскопия и микроотоскопия, аудиометрия, исследование слуха камертоном, определение проходимости евстахиевой трубы, акустическая импедансометрия, ушная манометрия.
В ходе отоскопии при евстахиите определяется втянутая барабанная перепонка с резко выступающим отростком молоточка, деформация или исчезновение светового конуса.
В отдельных случаях при евстахиите наблюдается инъекция сосудов барабанной перепонки.
Аудиометрия и исследование слуха при помощи камертона у пациентов с евстахиитом выявляют умеренно выраженное понижение слуха (до 20-30 дБ) преимущественно в диапазоне низких частот, связанное с нарушением звукопроведения.
Диагностика состояния слуховой трубы при евстахиите может проводиться субъективными и объективными методами. К первым относятся: проба с пустым глотком, проба Тойнби, проба Вальсальвы. При пробе с пустым глотком пациента просят сделать усиленный глоток, при пробе Тойнби во время глотания пациент должен зажать ноздри.
Проба Вальсальвы проводится после глубокого вдоха; пациент закрывает рот, зажимает ноздри и пытается сделать выдох. Результаты проб оцениваются на основании ощущений пациента. Хорошая проходимость слуховой трубы характеризуется появлением «треска» в ушах при проведении пробы.
При отеке трубы, но сохранении некоторой степени ее проходимости пациент отмечает бульканье, писк или другие феномены в пораженном ухе. Объективное исследование проходимости слуховой трубы при евстахиите проводится путем ее продувания, после которого при помощи аудиометрии и отоскопии определяют результат.
Улучшение слуха и уменьшение втяжения барабанной перепонки после продувания свидетельствуют о связи заболевания с проходимостью слуховой трубы.
Выявление инфекционного характера евстахиита и определение антибиотикочувствительности вызвавшей его микрофлоры производится при микроскопическом и бактериологическом исследовании мазка из зева.
Для выявления фоновых заболеваний носоглотки, которые могут являться причиной евстахиита, проводится риноскопия, фарингоскопия, КТ и рентгенография околоносовых пазух.
При подозрении на аллергический характер евстахиита выполняют аллергические пробы.
При евстахиите лечебные мероприятия направлены на санацию носоглотки, снятие отечности, купирование воспаления или аллергической реакции. Для снижения отечности слуховой трубы при евстахиите назначаются сосудосуживающие капли в нос (оксиметазолин, тетризолин, нафазолин, фенилэфрин), антигистаминные препараты для приема внутрь (лоратадин, хлоропирамин, дезлоратадин).
Улучшению проходимости слуховой трубы способствуют ее катетеризация с введением раствора гидрокартизона или адреналина. Хороший эффект при евстахиите дает пневмомассаж барабанной перепонки.
С целью разжижения образующегося при евстахиите транссудата барабанной полости применяется введение в нее протеолитических ферментов, манипуляция проводится путем катетеризации через слуховую трубу.
Из-за опасности заброса инфицированной слизи из глотки через слуховую трубу в полость среднего уха в остром периоде евстахиита не целесообразно проведение продуваний по Политцеру. По этой же причине пациенту с евстахиитом рекомендуется избегать слишком сильного сморкания.
Следует очищать поочередно каждую ноздрю без избыточного напряжения. В комплексном лечении евстахиита применяются физиотерапевтические методики: УВЧ, микроволновая терапия, лазеротерапия, УФО, электростимуляция мышц, сокращение которых расширяет просвет слуховой трубы.
Лечение евстахиита обязательно должно включать устранение причины его появления.
При необходимости проводится санация очагов хронической инфекции: удаление аденоидов, тонзиллэктомия, системная антибиотикотерапия; восстановление носового дыхания и вентиляции воздухоносных путей носоглотки: корригирующие операции на носовой перегородке, удаление доброкачественной опухоли носа или глотки, резекция нижней носовой раковины и пр.
Как правило, при адекватном лечении острый евстахиит проходит в течение нескольких дней. Однако при наличии сопутствующих заболеваний, ухудшающих вентиляцию слуховой трубы он может трансформироваться в хронический евстахиит или адгезивный отит, лечение которых более затруднительно.
Профилактика евстахиита заключается в своевременном лечении инфекционных и аллергических заболеваний носоглотки, применении противоотечных средств (назальных сосудосуживающих капель, антигистаминных препаратов) при респираторных заболеваниях, сопровождающихся заложенностью носа.
Лечение хронического тубоотита: рекомендации от Лор-врача
Хронический тубоотит – это воспаление слуховых труб, приводящее к нарушению её дренажной и вентиляционной функций. При этом в барабанной полости развивается воспаление слизистой оболочки, обусловленное попаданием скопившегося экссудата, проходящего через слуховую трубу в полость среднего уха.
Причины возникновения и течение болезни
Воспалительные процессы в полости носа и носоглотке нарушают дренажную и вентиляционную функции в слуховых трубах. Это и является основным патогенетическим фактором возникновения хронического тубоотита. Другими факторами развития тубоотита являются: полипы полости носа, опухоли глотки, аденоиды, гипертрофия задних концов раковин и некоторые другие состояния.
При этом барабанная перепонка оказывается втянутой, поскольку давление воздуха в барабанной полости снижается. Также в полости среднего уха образуется транссудат, содержащий клетки воспаления, вовлекающий тем самым в воспалительный процесс всю барабанную полость. В нашей стране это заболевание ещё называют экссудативным средним отитом, а за рубежом – секреторным отитом.
Причина этого заболевания до конца не выяснена, но есть предположение, что его вызывают гиповирулентные возбудители или вирусы.
Очень важно учитывать, насколько слизистая оболочка барабанной полости предрасположена к воспалительным изменениям, аллергическим отекам, гиперсекреции.
Все вышеперечисленные факторы могут встречаться в различных вариантах и комбинациях и определять клиническое течение этой болезни. Основным симптомом хронического тубоотита является дисфункция слуховой трубы.
Для этого заболевания характерно некоторое утолщение слизистой оболочки слуховой трубы, а в некоторых случаях наблюдается её сужение рубцового характера.
Вследствие заболевания барабанная перепонка становится значительно тоньше, возможен анкилоз (неподвижность) слуховых косточек, образуются рубцы, спайки и тяжи.
Затем в слизистом слое барабанной перепонки наблюдается отложение солей и формируется мирингосклероз (известковые бляшки).
- Хронический тубоотит состоит из трёх стадий, каждая из которых обуславливает своё состояние слизистой оболочки барабанной полости и разную гистологическую картину.
- На первой стадии содержимое барабанной полости представляет собой транссудат с некоторой примесью слизи, наблюдается пролиферация (разрастание) покровного эпителия, увеличивается число слизистых желез и бокаловидных клеток.
- На второй стадии практически вся поверхность слизистой оболочки барабанной полости продуцирует (вырабатывает) слизь, которая в совокупности с продуктами клеточного распада приводит к возникновению «клейкого уха».
- На третьей стадии количество слизи снижается, а уже скопившейся к этому времени экссудат становится очень вязким, в результате чего создаются благоприятные условия для спаечного процесса, который и становится причиной рубцовой облитерации (закрытия) барабанной полости.
При хроническом тубоотите из-за значительного истончения барабанной перепонки наблюдается её перерастяжение. В итоге барабанная перепонка становится очень тонкой и дряблой, так что даже кажется, что её нет вовсе, и только при продувании слуховой трубы она частично возвращается в просвет наружного слухового прохода.
Продолжительное нарушение проходимости слуховой трубы приводит к развитию в барабанной полости спаечного процесса.
Клиническая картина
Интересно, что пациенты при этом заболевании как правило болевых ощущений не испытывают, но жалуются на периодически возникающую или постоянную заложенность уха, надоедливый шум в ушах, а в некоторых случаях ощущение переливания или перекатывания жидкости.
При проведении отоскопии, отомикроскопии, или видеомикроскопии хорошо видно, что барабанная перепонка втянутая и имеет мутный оттенок. Довольно часто видны известковые бляшки, которые просвечивают сквозь фиброзный и эпидермальный слои барабанной перепонки (что подтверждает мирингосклероз).
При идиопатическом гематотимпануме, который является разновидностью экссудативного отита, барабанная перепонка имеет синий цвет. При хроническом тубоотите отмечается кондуктивный характер снижения слуха, обусловленный непроходимостью слуховых труб. Но при этом нарушений вестибулярного аппарата не наблюдается.
Достаточно часто при рецидивирующем тубоотите происходит рубцовая облитерация барабанной полости, что означает полную неподвижность слуховых косточек и барабанной перепонки, которые оказываются припаянными к медиальной стенке.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!Записаться
Диагностика
Хронический тубоотит имеет ряд характерных признаков. При проведении отоскопии наблюдается втяжение барабанной перепонки и исчезновение светового конуса. За прозрачной перепонкой наблюдается скопление жидкости, в некоторых случаях в виде мениска. Эта жидкость иногда содержит пузырьки воздуха и имеет желтовато-синюшный цвет. На аудиограмме наблюдается картина кондуктивной тугоухости.
Лечение
Процесс лечения включает в себя следующие значимые этапы:
- устранение причин, которые вызвали заболевание и нарушили функционирование слуховых труб;
- восстановление слуха;
- проведение мероприятий, направленных на недопущение развития стойкой тугоухости;
- в случае если консервативное лечение не даст должного эффекта, необходимо своевременно провести хирургическую операцию – шунтирование барабанной перепонки.
Для консервативного лечения применяют антибиотики, сосудосуживающие, а также гипонсибилизирующие средства, протеолитические ферменты, пневмомассаж барабанных перепонок, продувание слуховых труб, аэрозольетерапию с помощью эластического катетера, катетеризацию слуховых труб, лазеротерапию, ультрафиолетовое облучение, сеансы виброакустической терапии.
Прогноз
Во многом зависит от стадии заболевания и правильности назначенного лечения.
О выборе лечения нарушений функции слуховой трубы у взрослых
- Дисфункция слуховой трубы (туботит, тубарная дисфункция) — это неспособность слуховой трубы выполнять хотя бы одну из своих функций (защита среднего уха от инфекционных агентов, вентиляция полости среднего уха, дренаж секрета из среднего уха).
- Существует ряд современных рекомендаций для лечения дисфункции слуховой трубы, но у оторинолорингологов отсутствует единое мнение об их эффективности для широкого применения.
- С целью актуализировать и оптимизировать применение тех или иных методов лечения тубарной дисфункции проведены в последние годы объемные исследования, включающие множество публикаций авторитетных специалистов по всему миру, анализ обширных баз пациентов за последние 5-10 лет в разных странах.
- Систематизированная оценка полученных данных проводится по разным критериям: степень выраженности симптомов до и после лечения, частота возникновения, качество жизни пациентов после лечения, объективные показатели функции слуховой трубы, оценка остроты слуха, степень пневматизации полостей среднего уха, сроки удаление шунтов барабанной перепонки в случае их установки, необходимость дополнительного лечения, побочные эффекты и осложнения.
В результате этой работы получены неоднозначные результаты, касающиеся применения нехирургических и медикаментозных средств. Так, в ряде исследований указывается на сомнительную эффективность таких традиционных препаратов, широко и повсеместно применяемых при тубарной дисфукции на фоне экссудативного отита, как топические стероидные спреи. Другие публикации, напротив, отстаивают эти средства как ведущие препараты первой линии в большинстве случаев туботита. На очень ограниченную эффективность для улучшения дренажно-вентиляционной функции среднего уха таких препаратов, как местные сосудосуживающие капли, антигистаминные, эфедрин указывают другие исследования, подчеркивая их кратковременный и нестойкий эффект.
Единичные исследования опубликованы с результатами анализа результатов лечения тубарной дисфункции специализированными устройствами, которые нацелены на выравнивание давления внутри полостей среднего уха. Все они тоже подтверждают лишь кратковременные положительные результаты по таким критериям, как уменьшение симптомов дисфункции, улучшение состояния среднего уха и слуха.
Предложенные методы пластики слуховой трубы, баллонной дилатации ее в ряде исследований показали обнадеживающие результаты, но, ввиду ограниченного количества случаев наблюдения, нельзя со всей определенностью говорить об их универсальном повсеместном применение.
Опубликованы позитивные результаты миринготомии, выполняемой в связи с тубарной дисфункцией, с целью прямого введения топических стероидных препаратов, или, редко, для лазерной коагуляции слизистой барабанной полости.
В целом отмечается низкий уровень осложнений от применения указанных минихирургических вмешательств и топической медикаментозной терапии, однако нет еще достаточно обоснованного единого подхода к лечению тубарной дисфункции, которые могли бы взять себе на вооружение врачи-оториноларингологи повсеместно.
Сложность доказательной базы, неоднозначные субъективные критерии улучшения состояние слуховой трубы у пациентов в процессе лечения, разнообразие причин для дисфункции — эти и другие причины затрудняют реализацию универсальной объективной тактики лечения таких пациентов.
В этой связи необходимо проводить дальнейшие исследования для оптимизации оказания помощи пациентам, страдающим хроническими расстройствами функции слуховой трубы.
Со стороны врача-оториноларинголога, сурдолога, челюстно-лицевого хирурга и всех тех, кто связан по долгу своей работы с решением этих задач, требуется кропотливая работа с пациентом, тщательное выявление предпосылок и прямых причин для развития нарушений дренажно-вентиляционной функции слуховой трубы, использование современных методов визуализации (эндоскопия носоглотки, прямая риноскопия через носовые ходы) состояния слуховой трубы, применение современных методов оценки функции носа, уха, слуховой трубы (ринофлуометрия, тимпанометрия с исследованием функции слуховой трубы), КТ и МРТ диагностика.
Только всесторонний подход дает возможность ожидать положительный результат от выбранного на основание этого подхода пути решения этой непростой и нетривиальной задачи.
Тубоотит — воспалительное поражение среднего уха и слуховой трубы
Обновлено 16.08.2019 14:39
Добавлена информация о физиопроцедурах, как методах лечения.
Тубоотит — воспалительное поражение среднего уха и слуховой трубы, вызывающее катаральный средний отит. Заболевание также носит названия: евстахиит, туботимпанит, сальпингоотит.
Тубоотит чреват серьезными осложнениями – развитием экссудативного, адгезивного, гнойного среднего отита, кондуктивной тугоухости или абсолютной потерей слуха. Важно начать профессиональное и индивидуально подобранное лечение на начальных стадиях заболевания.
Поэтому при первых признаках воспаления среднего уха обращайтесь к отоларингологу.
Физиология процесса возникновения тубоотита
Среднее ухо расположено в височной кости, между наружным слуховым проходом и внутренним его отделом. Оно имеет две функциональных составляющих — барабанную полость и слуховую (евстахиеву) трубу.
Слуховая труба соединяет барабанную полость с носоглоткой, уравновешивает давление в полостях среднего уха, участвует в работе всей слуховой системы. Она имеет маленький диаметр — примерно 2 мм. При инфицировании организма слизистая среднего уха воспаляется, просвет слуховой трубы уменьшается.
В результате нарушаются процессы вентиляции – воздух затрудненно проходит в барабанную полость или не поступает вообще.
Из-за длительного отсутствия воздухообмена и нарушения естественной дренажной функции слуховой трубы (естественный секрет, выделяемый железами слизистой оболочки среднего уха, в норме эвакуируется в носоглотку через слуховую трубу) возникает застой жидкости в среднем ухе, который нарушает нормальную работу слуховой системы и опасен риском развития инфекционного процесса в барабанной полости.
Причины тубоотита
Преимущественно тубоотит возникает из-за инфекции, которая попадает в слуховую трубу из носовой полости и носоглотки. Это чаще всего происходит из-за инфекционных заболеваний носа и носоглотки — острого и хронического ринита, синусита, аденоидита, ангины, острых респираторных вирусных инфекций.
Спровоцировать патологию также могут:
- аллергены, вызывающие отек слизистых;
- структурные аномалии в носоглотке (аденоиды, антрохоанальные полипы), которые перекрывают доступ воздуха к слуховым трубам;
- искривление перегородки носа;
- остановка носовых кровотечений с помощью длительного тампонирования;
- резкие изменения атмосферного давления.
Общие симптомы тубоотита у взрослых
Существует острая (до месяца) и хроническая (3-6 месяцев и более) форма тубоотита. При любой форме состояние человека в целом стабильное, этой болезни не свойственны сильная боль и высокая температура.
Поэтому формы тубоотита принципиально различаются только продолжительностью своего развития. Подъем температуры свидетельствует о начале гнойного процесса и развитии осложнения заболевания.
Рекомендуется начинать лечение воспаления ещё в острой форме, так как хроническая форма тяжелее поддается терапии.
Симптомы тубоотита:
- заложенность ушей;
- ухудшение слуха, которое может улучшаться после глотания или зевания;
- тяжесть в голове;
- головокружения;
- проблемы с координацией движений;
- шум и гул в ушах;
- аутофония — отзвук собственного голоса в голове;
- треск в ушах;
- болезненность, дискомфорт в области шеи;
- болезненность, дискомфорт в ушах;
- чувство переливающейся в ушах жидкости при наклонах головы.
Эти неприятные проявления могут наблюдаться в одном ухе или в обоих сразу.
Есть специфическая форма тубоотита – аэроотит, развивающаяся из-за резких перепадов атмосферного давления (например, при частых полетах на самолетах). Именно при этой форме заболевания характерна боль в ухе, а также ощущение давления и распирания.
Как проявляется тубоотит у детей?
Дети имеют больше риска заболеть тубоотитом, так как их слуховые ходы короче, чем у взрослых, и инфекции проникают внутрь среднего уха легче.
Симптомы тубоотита у новорожденных:
- плач и отдергивания при прикосновениях к области больного уха;
- общая капризность, нарушения сна;
- плохой аппетит вплоть до отказа от кормления;
- повышение температуры, озноб.
У детей постарше, которые могут идентифицировать свое состояние, можно спросить об их ощущениях. В таком случае на тубоотит указывают те же симптомы, что и у взрослых.
Как выявляют тубоотит?
Врач-отоларинголог ставит диагноз острого или хронического воспаления слуховой трубы на основании:
- Субъективных жалоб пациента и анамнеза.
- Визуального осмотра.
- Данных, полученных в ходе отоскопии, микроотоскопии, видеоотоскопии, эндоскопического исследования носоглотки.
- Данных, полученных при тимпанометрии, аудиометрии, изучении слуха камертонами.
- Лабораторных исследований мазка из уха, носа или зева.
- Аллергических проб (при подозрении тубоотита аллергического характера).
- Компьютерной томографии височных костей, околоносовых пазух и носоглотки.
Лечение тубоотита
Лечение тубоотита может проводиться дома – на начальных стадиях, или в стационаре – при прогрессировании или угрозе осложнений. При своевременной диагностике и правильном лечении острый тубоотит проходит в течение 1-2 недель. Хронический тип болезни лечится дольше.
Терапия предполагает комбинированный подход и ставит следующие задачи:
- устранение очагов инфекции в носу, околоносовых пазухах и носоглотке;
- устранение воспаления, отека и восстановление нормального диаметра слуховой трубы, её дренажной и вентиляционной функции;
- устранение воспалительного секрета и слизистых выделений;
- улучшение кровообращения в слизистой больного уха;
- исключение риска осложнений.
Медикаментозное лечение тубоотита проводится с помощью:
- антибиотиков;
- антигистаминных препаратов;
- антибактериальных препаратов;
- сосудосуживающих капель;
- протеолитических ферментов.
Местное лечение включает в себя:
- промывание носа, носоглотки и околоносовых пазух растворами антисептиков с использованием вакуумной аспирации;
- аппликацию лекарственных препаратов на слизистую глоточных устьев слуховых труб;
- катетеризацию слуховых труб с введением антибактериальных и противоспалительных препаратов;
- продувание слуховых труб по Политцеру, пневмомассаж барабанных перепонок (воздействие на барабанную перепонку и слуховую трубу за счет создания попеременно положительного и отрицательного давления в наружном слуховом проходе);
- ингаляционную терапию под давлением (ингаляции устройством Пари-синус).
Хороший эффект дают физиопроцедуры:
Хирургическое вмешательство возможно в следующих случаях:
- Если болезнь носа спровоцирована механической обструкцией, новообразованием в носоглотке или гипертрофированной аденоидной тканью, проводится операция по их удалению (аденоидэктомия, удаление антрохоанального полипа, удаление носовообразования носоглотки).
- Если болезнь развивается на фоне хронической инфекции пазух — проводится хирургическая санация околоносовых пазух.
- Если нарушена анатомия перегородки носа, гипертрофированы носовые раковины, из-за чего затруднен воздухообмен, – назначается септопластика и коррекция нижних носовых раковин.
- Если в барабанной полости длительное время остается экссудат и медикаментозная терапия не эффективна, то проводится миринготомия и тимпаностомия.
Лечение тубоотита в «Клинике уха, горла и носа»
В нашей клинике работают высококвалифицированные врачи-отоларингологи, использующие для диагностики и лечения лор-заболеваний новое медицинское оборудование и свой многолетний опыт. У нас вас ждет внимательный, бережный и профессиональный подход.
Записывайтесь на прием по контактному номеру телефона при первых же симптомах тубоотита – и вы быстро избавитесь от недомогания, а также получите всеобъемлющие профилактические рекомендации.